Sobota, 24. 1. 2026, 4.00
2 meseca
Intervju: dr. Andrej Gadžijev, travmatolog in direktor zavoda Slovenija-transplant
Dr. Andrej Gadžijev: Darovanje organov ni prisila – sistem ima stroge varovalke

Direktor zavoda Slovenija-transplant dr. Andrej Gadžijev je že več kot dve desetletji tesno povezana z razvojem sistema darovanja in presaditev organov v Sloveniji tako na klinični kot na organizacijski ravni.
V Sloveniji na zdravljenje s presaditvijo praviloma čaka približno 200, 250 bolnikov, pri čemer se številke med letom nekoliko spreminjajo glede na nova uvrščanja in opravljene presaditve. To so ljudje s končno odpovedjo organov, pri katerih so bile vse druge možnosti zdravljenja že izčrpane, darovan organ pa jim bo omogočil nadaljevanje kakovostnega in smiselnega življenja, ki jim je bilo zaradi okvare lastnega organa odvzeto.
"Odločitev o darovanju organov je izraz lastnih vrednot in odnosa do solidarnosti, zato je ključno, da izhaja iz posameznika in ni prepuščena drugim," je prepričan direktor zavoda Slovenija-transplant dr. Andrej Gadžijev.
V pogovoru za Siol.net je med drugim pojasnil, zakaj je zelo pomembno, da je z odločitvijo seznanjena tudi ožja družina, kako podati soglasje za darovanje organov, zakaj se s to odločitvijo pogosto odlaša in s kakšnimi strahovi se ljudje ob tem srečujejo ter kdaj je najboljši (in najslabši čas) za sprejemanje te pomembne odločitve.
Kaj je pravzaprav donorska medicina, kakšna sta njena pomen in vloga?
Donorska medicina je interdisciplinarno področje sodobne medicine s poudarkom na pravočasni prepoznavi potencialnih darovalcev organov in tkiv ter na strokovnem vodenju postopkov, povezanih z darovanjem po smrti. Njena temeljna naloga je zagotoviti, da so ti postopki izvedeni skladno z medicinskimi in pravnimi merili ter v tesnem sodelovanju različnih strok, ki so vpletene v obravnavo najtežjih bolnikov.
Kako razumete svoje delo na področju darovanja organov?
Kot dolgoročno strokovno odgovornost, ki se vedno začne in konča pri ljudeh. Darovanje organov razumem kot izraz vrhunske medicine, visoke etične odgovornosti in zaupanja javnosti v zdravstveni sistem. Ta tema zame ni zgolj strokovno področje, temveč osebna zaveza k ohranjanju in razvoju solidarnega sistema, ki rešuje življenja.
 Donorska medicina je interdisciplinarno področje sodobne medicine s poudarkom na pravočasni prepoznavi potencialnih darovalcev organov in tkiv ter na strokovnem vodenju postopkov, povezanih z darovanjem po smrti.
Donorska medicina je interdisciplinarno področje sodobne medicine s poudarkom na pravočasni prepoznavi potencialnih darovalcev organov in tkiv ter na strokovnem vodenju postopkov, povezanih z darovanjem po smrti.
Kakšen je pomen donorske medicine?
Donorska medicina je neločljivo povezana z zdravljenjem nenadne ali kronične odpovedi vitalnih organov. Pri bolnikih z napredovalo odpovedjo srca, jeter, pljuč ali ledvic je presaditev pogosto edina učinkovita in dolgoročno vzdržna možnost zdravljenja. Brez sistematično organizirane donorske medicine sodobna transplantacijska dejavnost preprosto ne bi bila mogoča.
Kakšen je odnos med donorsko medicino in presaditvami organov?
V širšem smislu donorska medicina presega posamezne presaditve. Predstavlja povezovalni člen med intenzivno medicino, kirurgijo in drugimi kliničnimi področji ter pomembno prispeva k razvoju kakovosti obravnave bolnikov ob koncu življenja. Hkrati odraža sposobnost zdravstvenega sistema, da kompleksne, časovno občutljive postopke vodi strokovno usklajeno in dolgoročno vzdržno.
 "Pri bolnikih z napredovalo odpovedjo srca, jeter, pljuč ali ledvic je presaditev pogosto edina učinkovita in dolgoročno vzdržna možnost zdravljenja."
"Pri bolnikih z napredovalo odpovedjo srca, jeter, pljuč ali ledvic je presaditev pogosto edina učinkovita in dolgoročno vzdržna možnost zdravljenja."
V kakšnih razsežnostih podarjeni organi rešujejo življenja?
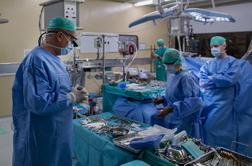
Zdravljenje z darovanimi organi ima zelo konkreten in merljiv učinek, ki ga je mogoče jasno ponazoriti tudi s številkami. En sam umrli darovalec lahko z darovanjem srca, pljuč, jeter, ledvic, trebušne slinavke in v redkih primerih tudi črevesa omogoči zdravljenje in preživetje do devetih bolnikov, ki bi brez presaditve imeli bistveno krajšo ali kakovostno močno okrnjeno življenjsko dobo.
Pri tem ne gre zgolj za statistiko, temveč za resnične ljudi z odpovedjo vitalnih organov, pri katerih presaditev pomeni prehod iz neizogibnega propadanja v možnost dolgoročnega preživetja in aktivnega življenja. Donorska medicina zato v praksi deluje kot multiplikator solidarnosti: ena odločitev v izjemno težkem trenutku se lahko neposredno prevede v več rešenih življenj in v celoti uresniči temeljni namen sodobne transplantacijske medicine.
 "Gre za resnične ljudi z odpovedjo vitalnih organov, pri katerih presaditev pomeni prehod iz neizogibnega propadanja v možnost dolgoročnega preživetja in aktivnega življenja."
"Gre za resnične ljudi z odpovedjo vitalnih organov, pri katerih presaditev pomeni prehod iz neizogibnega propadanja v možnost dolgoročnega preživetja in aktivnega življenja."
Kaj vas je spodbudilo k intenzivnemu udejstvovanju na področju donorske medicine?
Za večje udejstvovanje na tem področju sem se odločil zaradi številnih pozitivnih izkušenj z ljudmi – z bolniki in predvsem njihovimi svojci, s katerimi sem se srečeval v trenutkih, ko se je zdravljenje izteklo in je bila izguba življenja že dejstvo. Njihova pripravljenost, da v izjemno težkih okoliščinah pomislijo tudi na druge, me je močno zaznamovala in razvil sem globoko spoštovanje do darovanja kot človeške odločitve. Delo centralnega transplantacijskega koordinatorja mi je omogočilo zelo neposreden vpogled v celoten sistem. Gre za vlogo, v kateri je potrebno v kratkem času uskladiti delo številnih ekip, bolnišnic in strokovnjakov, pogosto ponoči in pod velikim časovnim pritiskom, hkrati pa ohraniti popolno spoštovanje do pokojnega in njegovih bližnjih. Prav tam sem od blizu spoznal, kako zahteven, a hkrati izjemno smiseln je sistem darovanja, kadar temelji na zaupanju, strokovnosti in predanosti ljudi, ki v njem sodelujejo.
Koliko presaditev je bilo lani opravljenih v Sloveniji in katerih?
Lani so v Transplantacijskem centru UKC Ljubljana opravili skupno 103 presaditve organov od umrlih darovalcev. Največ je bilo presaditev ledvic (44), sledile so presaditve srca (25), jeter (22) in pljuč (10), opravili pa so tudi dve presaditvi trebušne slinavke. Gre za najzahtevnejše oblike zdravljenja, ki pridejo v poštev takrat, ko so vse druge možnosti izčrpane. Na področju presaditve srca slovenski program že vrsto let dosega rezultate, ki ga uvrščajo v sam svetovni vrh.
Od kod so prišli organi za slovenske prejemnike, kam so šli slovenski organi?
Slovenski sistem darovanja in presaditev ne deluje zaprt sam vase, temveč je že več kot dve desetletji vpet v mednarodno mrežo Eurotransplant, ki skrbi za dodeljevanje in izmenjavo organov. Zaradi majhnosti države nimamo vedno ustreznega prejemnika za vsak darovani organ, zato smo lani z drugimi državami članicami izmenjali več kot polovico pridobljenih organov.
Ti podatki zelo nazorno pokažejo, kako deluje sodoben transplantacijski sistem: temelji na solidarnosti, zaupanju in mednarodnem sodelovanju. Slovenski darovalci tako pogosto rešujejo življenja bolnikov v drugih državah, hkrati pa slovenski bolniki dobijo priložnost za zdravljenje takrat, ko primernega organa doma ni mogoče zagotoviti pravočasno. Prav ta izmenjava je eden ključnih razlogov, da lahko tudi v majhni državi zagotavljamo visoko raven in varnost zdravljenja s presaditvijo organov.
Koliko časa slovenski bolniki čakajo na presaditev?
Čakalne dobe so odvisne od organa in zdravstvenega stanja posameznika. V povprečju bolniki v Sloveniji na presaditev ledvice čakajo približno eno leto, na srce okoli osem mesecev, na pljuča nekaj mesecev, pri jetrih pa so čakalne dobe praviloma najkrajše, pogosto le nekaj tednov ali mesecev, zlasti pri nujnih primerih. Pomembno je poudariti, da pri življenjsko ogroženih bolnikih presaditve potekajo prednostno in so čakalne dobe lahko zelo kratke.
 "Zaradi majhnosti države nimamo vedno ustreznega prejemnika za vsak darovani organ, zato smo lani z drugimi državami članicami izmenjali več kot polovico pridobljenih organov."
"Zaradi majhnosti države nimamo vedno ustreznega prejemnika za vsak darovani organ, zato smo lani z drugimi državami članicami izmenjali več kot polovico pridobljenih organov."
Kaj pomenijo te čakalne dobe v primerjavi z drugimi, predvsem razvitimi državami?
V primerjavi z drugimi razvitimi državami se Slovenija glede dostopnosti do presaditev uvršča med zelo uspešne. V večjih državah so čakalne dobe, predvsem za ledvice, pogosto večletne. Ključno je razumeti, da čakalna doba ni enaka za vse bolnike, temveč je vedno prilagojena stopnji ogroženosti. Pri življenjsko ogroženih bolnikih presaditve potekajo prednostno in so lahko izvedene v zelo kratkem času.
Poglejmo na drugo stran: koliko ljudi v Sloveniji je podalo soglasje za darovanje organov po smrti?
Po neuradnih podatkih so svojci v letu 2025 soglasje za darovanje podali v približno 70 odstotkih pogovorov, kar je v mednarodnem okviru še vedno dober in primerljiv rezultat. Hkrati imamo v Sloveniji tudi naraščajoče število ljudi, ki svojo odločitev izrazijo že vnaprej z vpisom v register opredeljenih oseb, kar pomembno olajša postopke v praksi.
 "Odločitev o darovanju organov je izraz solidarnosti – in mora biti naša, ne prepuščena drugim."
"Odločitev o darovanju organov je izraz solidarnosti – in mora biti naša, ne prepuščena drugim."
Kaj bi bila s stališča stroke idealna številka?
To ni določen odstotek, temveč stanje, v katerem je volja posameznika znana pravočasno. Kadar je odločitev izražena že za časa življenja, soglasje svojcev praviloma ni vprašanje, temveč spoštovanje želje pokojnega.
Zakaj je tako velik razkorak med tistimi, ki darovanje organov v Sloveniji podpirajo (85 odstotkov prebivalstva), in tistimi, ki so soglasje dejansko podali?
To je pojav, ki ga poznajo praktično vse države z razvitim donorsko-transplantacijskim sistemom. Podpora v anketah pogosto odraža splošno vrednotno stališče – ljudje darovanje razumejo kot nekaj dobrega, solidarnega in moralno sprejemljivega, medtem ko je dejanska opredelitev že osebna odločitev, ki zahteva razmislek o lastni smrtnosti in konkreten korak, ki ga marsikdo odlaša.
Zakaj odlašanje?
Tudi zaradi občutka, da se z odločitvijo še ne mudi. Mnogi menijo, da so še zdravi, da se bodo za to odločili kasneje ali da bodo o darovanju tako ali tako odločali svojci. Pri tem se pogosto ne zavedajo, da s tem breme odločanja preložijo prav na bližnje, in to v trenutku največje stiske. Dodaten dejavnik je tudi napačna predstava, da opredelitev ni potrebna, ker se bo v vsakem primeru preverjala primernost darovalca ali ker posameznik meni, da verjetno ni primeren.
 Dr. Andrej Gadžijev: "Darovanje organov razumem kot izraz vrhunske medicine, visoke etične odgovornosti in zaupanja javnosti v zdravstveni sistem."
Dr. Andrej Gadžijev: "Darovanje organov razumem kot izraz vrhunske medicine, visoke etične odgovornosti in zaupanja javnosti v zdravstveni sistem."
Kako lahko pomaga stroka?
S stališča stroke je ta razkorak predvsem komunikacijski in kulturni izziv, ne pa izraz dejanskega nasprotovanja darovanju. Ko ljudje dobijo jasne, razumljive informacije, ko razumejo, da je opredelitev povsem svobodna, varna in kadarkoli preklicljiva, ter ko se o tej temi pogovorijo v družini, se pripravljenost za dejansko odločitev bistveno poveča. Ključ zato ni v pritisku ali spreminjanju sistema, temveč v spodbujanju pravočasnega razmisleka in pogovora – takrat se deklarativna podpora najlažje prevede v dejansko odločitev.
Kakšen je postopek oddaje soglasja, kdo ga sploh lahko poda?
V Sloveniji lahko posameznik svojo voljo glede darovanja organov in tkiv po smrti izrazi že za časa življenja z vpisom v nacionalni register opredeljenih oseb. To lahko stori vsak, ki je starejši od 15 let in je sposoben razumeti pomen svoje odločitve. Zgornje starostne meje ni. Opredelitev je preprosta in dostopna – bodisi elektronsko prek portala eUprava bodisi osebno na pooblaščenih mestih, kot so Slovenija-transplant ali enote Rdečega križa.
In če svoje volje ne izrazi?
Če posameznik svoje volje ni izrazil, se po njegovi smrti o možnosti darovanja pogovorimo s svojci. Pri mladoletnih osebah in pri tistih, ki nimajo poslovne sposobnosti, zakon posebej varuje postopek: v teh primerih lahko soglasje poda zakoniti zastopnik. Izjema velja za mladoletnike, starejše od 15 let, ki so svojo voljo jasno izrazili že za časa življenja in so bili sposobni razumeti pomen odločitve – v takih primerih se njihova želja spoštuje. V praksi to pomeni, da lahko vsak, ki želi, svojo odločitev izrazi preprosto in vnaprej, s čimer svojcem v najtežjem trenutku odvzame breme odločanja.
 "Ljudje darovanje razumejo kot nekaj dobrega, solidarnega in moralno sprejemljivega, medtem ko je dejanska opredelitev že osebna odločitev, ki zahteva razmislek o lastni smrtnosti in konkreten korak, ki ga marsikdo odlaša."
"Ljudje darovanje razumejo kot nekaj dobrega, solidarnega in moralno sprejemljivega, medtem ko je dejanska opredelitev že osebna odločitev, ki zahteva razmislek o lastni smrtnosti in konkreten korak, ki ga marsikdo odlaša."
Kdaj je pravi trenutek za takšno odločitev?
Iz izkušenj vemo, da je najslabši čas za odločanje prav trenutek izgube, ko so svojci v stiski in čustveno preobremenjeni. Zato stroka poudarja, da je o darovanju najbolje razmisliti pravočasno – takrat, ko imamo dovolj informacij in ko lahko odločitev sprejmemo mirno in brez pritiska.
Kdo sprejme to odločitev in kdo bi z njo moral biti seznanjen?
Odločitev o darovanju organov je osebna in jo sprejme vsak posameznik sam. Ko je odločitev sprejeta, je zelo pomembno, da je z njo seznanjena tudi ožja družina. Ne zato, da bi odločali namesto nas, temveč zato, da v primeru smrti vedo, kakšna je bila naša volja. Iz prakse vemo, da prav pogovor v družini naredi največjo razliko. Kadar svojci poznajo željo umrlega, darovanje ni dilema, temveč spoštovanje njegove odločitve.
Ni malo ljudi, ki verjamejo, da jih v darovanje organov lahko nekdo prisili. Od kod izvira to prepričanje?
Naj za začetek jasno in glasno pojasnim: odvzem organov brez izpolnjenih zakonskih pogojev ni mogoč! Zmotno prepričanje glede prisile v darovanje ne nastane iz enega samega vira, temveč iz kombinacije strahu, pomanjkanja informacij in občasnih medijskih zgodb, ki so pogosto čustveno močne, vendar vsebinsko nepojasnjene. Ljudje si v trenutku negotovosti, zlasti ob hudih boleznih ali smrti v družini, lažje predstavljajo najslabši mogoči scenarij, pri katerem se v ospredje postavi bojazen, da bi kdo odločal namesto njih ali njihove družine. K temu lahko prispevajo tudi splošno nezaupanje v institucije, slabe izkušnje z drugih področij zdravstva, napačna prepričanja o tem, kdaj je nekdo mrtev (npr. zamenjevanje kome z možgansko smrtjo), ter spletne dezinformacije, ki iz posamičnih, pogosto tujih primerov ustvarjajo vtis, da gre za nekaj sistemskega.
 Direktor Slovenija-transplant: Najslabši čas za odločanje o darovanju organov je trenutek izgube.
Direktor Slovenija-transplant: Najslabši čas za odločanje o darovanju organov je trenutek izgube.
Kako se borite proti temu?
Predvsem z doslednim poudarjanjem dejstev in varovalk, ki so vgrajene v sistem: organov ni mogoče odvzeti brez nedvoumno dokazane smrti ter brez strogo predpisanih postopkov in dokumentacije. Ključna varovalka zaupanja je tudi načelo jasne ločitve: ekipa, ki zdravi bolnika, je osredotočena izključno na zdravljenje; postopki darovanja se lahko začnejo šele, ko je zdravljenje zaključeno in so izpolnjeni zakonsko določeni pogoji, vključno s formalno ugotovitvijo smrti. V praksi to dopolnjujemo s kakovostnim, spoštljivim pogovorom s svojci, s transparentnim pojasnjevanjem postopkov (kaj se zgodi, kdaj in zakaj), z usposabljanjem zdravstvenih ekip za komunikacijo in etično ravnanje ter z nadzorom kakovosti in sledljivostjo, ki preprečujeta bližnjice in arbitrarne odločitve.
Kako okrepiti zaupanje, ki je nujno za odločanje?
Preprosto: ljudem je treba priznati, da je njihov strah razumljiv, in jim nato mirno pokazati, kako sistem v resnici deluje. Zaupanje se ne gradi s slogani, temveč z dosledno prakso, preverljivimi postopki in odprto komunikacijo – tudi takrat, ko so vprašanja neprijetna.
Kje pri tem naletite na največje ovire?
Med najpogostejšimi ovirami pri odločanju za darovanje so predvsem nepoznavanje postopkov, strah pred ravnanjem s telesom po smrti ter negotovost v družini, kadar pokojnik svoje volje ni izrazil vnaprej. K temu se lahko pridružijo tudi slabe osebne izkušnje z zdravstvenim sistemom ali splošen občutek nezaupanja, ki se nato prenese tudi na področje darovanja.
 "Zaupanje se gradi z dosledno prakso, preverljivimi postopki in odprto komunikacijo."
"Zaupanje se gradi z dosledno prakso, preverljivimi postopki in odprto komunikacijo."
Pomembno je poudariti, da te ovire večinoma ne izhajajo iz nasprotovanja darovanju kot takemu, temveč iz človeške stiske in dvomov v trenutkih, ko se posameznik ali družina prvič resno soočita s smrtjo. Ko svojci razumejo, kaj se je zgodilo, in ko poznajo voljo umrlega, se negotovost praviloma bistveno zmanjša, odločitev pa postane mirnejša in jasnejša. Zato v Sloveniji že vrsto let poudarjamo pomen pogovora o darovanju še v času življenja. Vprašanje, ki bi ga namenil vsem, je, kaj lahko že v tem trenutku naredi vsak sam, da svojce razbremeni pritiska v primeru svoje smrti in da bo sam deležen takega načina zdravljenja, če ga bo potreboval?
Kako se po učinkovitosti donorske medicine Slovenija primerja z drugimi, predvsem razvitimi državami?
Če učinkovitost donorske medicine merimo po ključnih kazalnikih (darovalci na milijon prebivalcev, stabilnost sistema, delež soglasij svojcev in zmožnost zagotavljanja presaditev), se Slovenija že vrsto let uvršča med najboljše znotraj primerljivih, razvitih držav. Za nas izjemno uspešno je bilo leto 2023, ko je Slovenija dosegla skoraj 30,95 aktivnega umrlega darovalca na milijon prebivalcev, kar nas je takrat uvrstilo med najboljše v Evropi. Pred nami so bile le države z izjemno močnimi programi, kot je Španija.
Španiji je najbrž lažje, ker je velika država …
Pomembno je, da se slovenski rezultati opirajo na sistem, ki je v celoti integriran v Eurotransplant in zato zmore zagotavljati varno zdravljenje tudi v urgentnih primerih, kjer majhna država sama ne more vedno pravočasno zagotoviti optimalnega organa. Eurotransplantove statistike kažejo, da Slovenija tudi na ravni dejanskih darovalcev in presaditev na milijon prebivalcev dosega primerljive ali nadpovprečne vrednosti glede na številne članice, pri čemer so letna nihanja pričakovana zaradi majhnega absolutnega števila primerov.
 "En sam darovalec lahko reši do devet življenj."
"En sam darovalec lahko reši do devet življenj."
Za širšo primerjavo velja še okvir: Španija ostaja svetovni referenčni standard in je leta 2024 dosegla približno 52,6 aktivnega umrlega darovalca na milijon prebivalcev, kar je raven, ki jo doseže le malo držav. Slovenija pa se v tem kontekstu umešča kot ena najučinkovitejših držav med tistimi, ki imajo zelo visoke standarde varnosti in transparentnosti ter (še) temeljijo zgolj na darovanju po možganski smrti – kar je za državo naše velikosti in z omejenim številom donorskih centrov pomemben dosežek.
Ali ima slovenska javnost dovolj pravilnih informacij za odločanje o darovanju organov?
Ima, vendar iz prakse vemo, da te informacije veliko ljudi ne dosežejo pravočasno ali pa se v poplavi novic s spleta izgubijo med polresnicami in senzacionalističnimi zgodbami. Večina prebivalstva darovanje podpira, a ko pride do konkretnega razmisleka, se pogosto pojavijo zelo podobna vprašanja: ali me lahko kdo prisili v darovanje, kdaj je človek zares mrtev, ali je sistem pregleden, ali odločitev vpliva na zdravljenje. To so povsem razumljivi dvomi, ki se najlažje razblinijo z jasnimi, preverjenimi pojasnili – in predvsem z informacijami, ki so napisane v jeziku, razumljivem laikom.
 "O darovanju organov se je najbolje pogovarjati še v času življenja!"
"O darovanju organov se je najbolje pogovarjati še v času življenja!"
Kje pravzaprav lahko dobimo najzanesljivejše odgovore na tovrstna vprašanja?
Na uradnih kanalih, zlasti na spletni strani Slovenija-transplant in portalu eUprava, kjer so postopki in odgovori na pogosta vprašanja jasno razloženi. Pomemben vir informacij so tudi zdravstveni delavci, še posebej bolnišnične ekipe, ki se z darovanjem in presaditvijo organov srečujejo v praksi. Ključno pa je, da se o tej temi pogovarjamo tudi doma, saj je prav družinski pogovor tisti, ki ljudem omogoči mirno in informirano odločitev.
Poleg tega informacije do javnosti prihajajo še na druge načine: prek naših publikacij in brošur, ki povzemajo delovanje sistema in odgovarjajo na najpogostejše dileme, prek javnih objav in kanalov zavoda (tudi družbena omrežja) ter s pomočjo dogodkov, potujočih razstav, seminarjev in izobraževanj v živo. Tudi ta del je pomemben, ker ne izobražujemo samo splošne javnosti, temveč sistematično vlagamo v znanje strokovnjakov v donorskih bolnišnicah (npr. intenzivni tečaji in delavnice), saj kakovostna in spoštljiva komunikacija v bolnišnici odločilno vpliva na razumevanje in zaupanje.