Torek, 22. 7. 2025, 4.00
3 mesece, 3 tedne
Zdravljenje revme s fizioterapijo je ključnega pomena

Ste se že kdaj vprašali, kaj pomenijo revmatične bolezni in zakaj tako pogosto prizadenejo različne ljudi ne glede na starost ali življenjski slog? Vas je kdaj zanimalo, zakaj te bolezni obstajajo v tolikšnih oblikah in kako vplivajo na kakovost življenja posameznika? V nadaljevanju se bomo poglobili v področje revmatičnih bolezni, ki spadajo med najpogostejše vzroke za dolgotrajne bolečine v mišično-skeletnem sistemu in pogosto zahtevajo kompleksno obravnavo.
Revmatske bolezni ne prizadenejo zgolj sklepov in mišic, temveč v določenih primerih vplivajo tudi na delovanje notranjih organov. Gre za veliko skupino kroničnih bolezni, ki so največkrat posledica nepravilnega odziva imunskega sistema. Ta začne napadati lastna tkiva, kar sproži vnetne procese, ki lahko trajajo dolga leta in povzročajo trajne okvare.
Poznanih je več kot sto različnih vrst revmatičnih bolezni, vsaka s svojimi značilnostmi in potekom. Med bolj znane spadajo revmatoidni artritis, ki prizadene sklepe in povzroča njihovo deformacijo, osteoartritis kot posledica obrabe sklepnega hrustanca, avtoimunski lupus, protin z značilnimi napadi bolečine, fibromialgija z razširjenimi mišičnimi bolečinami in ankilozirajoči spondilitis, ki lahko povzroči okostenitev hrbtenice.
Glavne vrste revmatičnih bolezni

V Sloveniji se kar vsak četrti obisk pri osebnem zdravniku nanaša na težave, povezane z bolečinami v mišicah ali sklepih. Čeprav vsaka bolečina ne pomeni takojšnje prisotnosti revmatične bolezni, je pogosto prav bolečina prvi opozorilni znak, da nekaj v telesu ni v ravnovesju. Postavitev diagnoze je pogosto velik izziv, saj se številni simptomi med različnimi oblikami revme prekrivajo. Ni redkost, da ima posameznik tudi več različnih revmatičnih bolezni hkrati, kar dodatno otežuje zdravljenje in prilagajanje terapije.
Osteoartritis – ko sklepi izgubijo zaščitni sloj
Osteoartritis, ki ga pogosto srečamo tudi pod imenom osteoartroza, je najpogostejša oblika artritisa. Največkrat prizadene tiste sklepe, ki so v vsakodnevnem življenju najbolj obremenjeni, to so predvsem kolena, kolki in hrbtenica. Bolezen nastaja postopoma in je povezana s propadanjem sklepnega hrustanca, posebne zaščitne plasti, ki omogoča gladko gibanje sklepov brez trenja in bolečin.
S staranjem se hrustanec začne tanjšati, izgublja elastičnost in odpornost, zaradi česar je bolj ranljiv za mehanske poškodbe. Ko ta zaščita popusti, začnejo kosti v sklepu drseti druga ob drugo, kar vodi v bolečine, okorelost, zmanjšano gibljivost ter pogosto tudi vnetne procese znotraj sklepa. Bolezenski znaki se razvijajo počasi, a vztrajno.

V preteklosti so osteoartritis pogosto poimenovali kar degenerativna revma, saj se je domnevalo, da gre zgolj za posledico staranja in obrabe. Danes vemo, da vzroki niso vedno povezani le s starostjo. Čeprav je pojavnost bolezni res višja pri starejših, se lahko osteoartritis pojavi tudi pri mlajših, še posebej v primeru ponavljajočih se poškodb, nepravilne obremenitve sklepov ali genetske nagnjenosti k hitrejši obrabi hrustanca.
Statistika kaže, da ima kar 80 odstotkov ljudi, starejših od 75 let, znake poškodb sklepnega hrustanca, in sicer najpogosteje na kolenskem sklepu, kjer so posledice obrabe še posebej izrazite. Bolezen lahko močno vpliva na kakovost življenja, saj vsakodnevna opravila postanejo boleča in zahtevnejša.
Zdravljenje osteoartritisa se osredotoča predvsem na lajšanje bolečin, upočasnjevanje napredovanja bolezni in ohranjanje funkcionalnosti prizadetih sklepov. Poleg protibolečinskih zdravil in protivnetne terapije ima pomembno vlogo tudi fizioterapija, ki pomaga ohranjati gibljivost in stabilnost sklepov. V hujših primerih, ko pride do popolne obrabe sklepa, je pogosto potrebna operacija, najpogosteje zamenjava sklepa z umetnim vsadkom.
Revmatoidni artritis – ko imunski sistem napade lastne sklepe
Revmatoidni artritis je ena najpogostejših avtoimunskih oblik revmatičnih bolezni, pri kateri telo zmotno prepozna lastna tkiva kot tujek in jih začne napadati. V ospredju bolezni je vnetje sklepne ovojnice, imenovane sinovija. To je tanka plast, ki obdaja sklep in omogoča njegovo gibanje. Ko se pojavi vnetje, se sinovija zadebeli, kar povzroča bolečino, oteklino in postopno okvaro sklepa.
Najpogosteje bolezen prizadene drobne sklepe na rokah, zlasti sklepe na prstih in zapestjih, kasneje pa se vnetje lahko razširi tudi na večje sklepe, kot so kolena, komolci, ramena in gležnji.
Zanimivo je, da se revmatoidni artritis pogosteje pojavlja pri ženskah kot pri moških, pri čemer se bolezen običajno pojavi v obdobju med 30. in 60. letom starosti, vendar ni redkost niti pri mlajših odraslih ali starejših osebah.
Zdravljenje temelji na zaviranju vnetja in upočasnjevanju napredovanja bolezni. V terapiji se uporabljajo nesteroidna protivnetna zdravila, imunomodulatorna in t. i. biološka zdravila, ki ciljno delujejo na imunski sistem. Ključno vlogo ima tudi fizioterapija, še posebej v zgodnji fazi bolezni, saj se s pomočjo ustrezno prilagojenih vaj ohranja gibljivost sklepov, zmanjšuje bolečina in preprečuje deformacije.
Ker gre za kronično bolezen, ki poteka v zagonih, je zgodnje odkrivanje in celostno zdravljenje izjemno pomembno. Pravilno vodenje bolezni lahko znatno izboljša kakovost življenja in ohrani samostojnost bolnika tudi na dolgi rok.
Lupus (SLE) – ko bolezen prizadene več kot le sklepe
Sistemski eritemski lupus, krajše SLE, je kompleksna avtoimunska bolezen, pri kateri imunski sistem napade lastna tkiva in organe. To pomeni, da bolezen ne vpliva zgolj na sklepe, temveč lahko prizadene številne telesne sisteme, od kože in sklepov do notranjih organov, kot so ledvice, srce ali pljuča.
Najpogostejši znaki lupusa so izrazita utrujenost, bolečine v sklepih, značilni kožni izpuščaji, pogosto v obliki metulja na obrazu, ter različne stopnje prizadetosti notranjih organov. Zaradi raznolikih simptomov bolezen pogosto zahteva sodelovanje različnih specialistov in celostno obravnavo.
Zdravljenje SLE vključuje kombinacijo protivnetnih zdravil in imunosupresivov, katerih namen je obvladovanje simptomov in zmanjševanje vnetnih procesov v telesu. Ker ima kar 95 odstotkov bolnikov z lupusom prisotno tudi obliko artritisa, je vključitev fizioterapije izredno pomembna. Z redno vadbo pod strokovnim nadzorom lahko bolniki učinkovito zmanjšajo sklepne bolečine in mišično utrujenost ter ohranijo večjo gibljivost in samostojnost v vsakdanjem življenju.
Protin (putika)
Protin, znan tudi kot putika, je oblika artritisa, ki nastane zaradi prevelike količine sečne kisline v telesu. Ko koncentracija te kisline preseže zmožnost njenega raztapljanja, se začne nalagati v obliki kristalov v sklepih, kar povzroča boleče vnetne odzive.
Bolezen se pogosto pokaže z nenadnim in zelo intenzivnim napadom bolečine, najpogosteje v sklepu palca na nogi. Oboleli se običajno zjutraj zbudi z močno bolečino, sklep pa je otekel, pordečel in vroč na otip. Sčasoma napadi postajajo pogostejši, lahko prizadenejo več sklepov in vodijo v kronične spremembe.
Za obvladovanje akutnih zagonov so ključni počitek, hlajenje sklepa ter ustrezna protibolečinska in protivnetna zdravila. Dolgoročno zdravljenje vključuje zniževanje ravni sečne kisline v krvi z zdravili ter spremembe življenjskega sloga. Prehrana z manj purinov in redna, prilagojena vadba pod strokovnim nadzorom sta pomembna stebra dolgoročnega obvladovanja bolezni. Z ustreznim pristopom je mogoče zmanjšati pogostost napadov in preprečiti trajne poškodbe sklepov.
Ankilozirajoči spondilitis (AS)
Ankilozirajoči spondilitis je kronična vnetna revmatična bolezen, ki predvsem prizadene hrbtenico in križno-črevnične sklepe. Bolezen najpogosteje izbruhne pri mlajših odraslih, običajno pred 40. letom starosti, in se kaže kot dolgotrajna bolečina v križu, jutranja okorelost ter postopna izguba gibljivosti hrbtenice.

Močna povezava z genom HLA-B27, ki ga nosi več kot 90 odstotkov bolnikov, kaže na pomembno genetsko komponento. Poleg tega imajo svojo vlogo tudi dejavniki iz okolja in imunski odzivi. Če bolezen ni pravočasno prepoznana in zdravljena, se lahko začnejo zraščati vretenca, kar povzroči ukrivljenost hrbtenice (t. i. bambusova hrbtenica) in vpliva na dihalno kapaciteto ter delovanje srca.
Zdravljenje vključuje protivnetna in biološka zdravila, ki zmanjšujejo vnetje ter blažijo simptome. Pomemben del obvladovanja bolezni je tudi specializirana fizioterapija, usmerjena v ohranjanje gibljivosti hrbtenice in preprečevanje deformacij. S celostnim pristopom je mogoče pomembno izboljšati kakovost življenja bolnikov.
Revmatična polimialgija
Revmatična polimialgija je vnetna revmatična bolezen, ki se najpogosteje pojavlja pri starejših ženskah, običajno po 50. letu starosti. Bolezen povzroča bolečino in izrazito togost mišic, zlasti v predelu ramen, vratu in bokov, kar močno omejuje gibanje, zlasti zjutraj.
Gre za avtoimunsko motnjo, pri kateri imunski sistem napade lastno mišično tkivo, kar sproži vnetje. Simptomi se lahko pojavijo nenadoma in vplivajo na osnovne vsakodnevne aktivnosti, kot so oblačenje, vstajanje ali česanje las.
Zdravljenje temelji na uporabi glukokortikoidov, ki učinkovito zmanjšujejo vnetje in hitro olajšajo simptome. Pomembna sta tudi redno spremljanje pri revmatologu ter vključitev fizioterapije, ki pomaga pri obnovi mišične funkcije in povrnitvi gibljivosti. Ob ustreznem zdravljenju je prognoza bolezni pogosto dobra.
Fibromialgija
Fibromialgija je kompleksna, kronična bolezen, za katero so značilne razširjene mišično-skeletne bolečine, povečana občutljivost na dotik ter številni spremljajoči simptomi, kot so utrujenost, motnje spanja, prebavne težave in kognitivne motnje ("fibro-megla").
Imenujemo jo tudi zunajsklepna revma, saj ne prizadene sklepov neposredno, temveč mišice, kite in živčevje. Bolezen prizadene približno dva odstotka odraslih, od tega več kot 90 odstotkov žensk. Raziskave kažejo, da ima pomembno vlogo disfunkcija v delovanju živčnega sistema, tako v zaznavanju bolečine kot tudi v odzivu na stres.
Ker ne poznamo zdravila, ki bi fibromialgijo popolnoma pozdravilo, se zdravljenje osredotoča na zmanjšanje simptomov in izboljšanje kakovosti življenja. Najboljše učinke prinaša dolgotrajna, ciljno usmerjena fizioterapija, ki jo je treba začeti čim prej po postavitvi diagnoze. S pravilnim pristopom lahko bolniki ponovno vzpostavijo funkcionalnost in ublažijo vsakodnevne težave.
Značilni simptomi revmatičnih bolezni
Revmatične bolezni predstavljajo široko skupino obolenj, ki prizadenejo vezivna tkiva, sklepe, mišice in v nekaterih primerih tudi notranje organe. Čeprav se posamezne oblike bolezni med seboj razlikujejo, obstajajo nekateri skupni simptomi, ki se pogosto pojavljajo pri večini teh stanj in pomembno vplivajo na kakovost življenja bolnikov.
- Bolečine in otekanje sklepov
Ena najpogostejših težav pri revmatičnih bolnikih so boleči in otekli sklepi. Prizadeti sklepi postanejo občutljivi, gibljivost se zmanjša, gibanje pa je pogosto boleče.
- Jutranja okorelost
Značilna je togost sklepov po daljšem mirovanju, predvsem zjutraj. Okorelost lahko traja nekaj minut, pri hujših oblikah bolezni pa tudi več ur, kar močno vpliva na začetke dneva.
- Kronična utrujenost
Dolgotrajno vnetje, ki spremlja večino revmatičnih bolezni, pogosto vodi v splošno izčrpanost. Bolniki se kljub počitku pogosto počutijo brez energije, kar dodatno zmanjšuje njihovo telesno zmogljivost.
- Prisotnost vnetja
Vnetje je osrednji dejavnik v večini revmatičnih bolezni. Povzroča lokalno bolečino, oteklino, rdečico in toploto v prizadetih delih telesa, najpogosteje v sklepih, včasih pa tudi v mišicah ali organih.
- Splošno slabšanje počutja
Revmatična obolenja niso omejena le na mišično-skeletni sistem. Pogosto vplivajo na celotno telo. Bolniki se lahko soočajo s hujšanjem, izgubo apetita ali občutkom slabega splošnega zdravja.
- Omejena gibljivost
Zaradi bolečin, okorelosti in vnetja se zmanjša gibljivost sklepov, kar oteži opravljanje vsakodnevnih opravil, od oblačenja do hoje po stopnicah.
- Možen vpliv na notranje organe
Nekatere revmatične bolezni (na primer lupus) lahko povzročijo vnetje notranjih organov, kot so ledvice, srce ali pljuča, kar zahteva še posebno pozornost pri obravnavi.
Pomembno je razumeti, da izraz revma vključuje vrsto različnih stanj, kot so revmatoidni artritis, osteoartritis, lupus, ankilozirajoči spondilitis in druge. Vsaka od teh bolezni ima specifične znake in simptome, kar pomeni, da morajo biti tudi pristopi k zdravljenju, še posebej fizioterapevtskemu, individualno prilagojeni potrebam posameznika.
Diagnostika revmatičnih bolezni
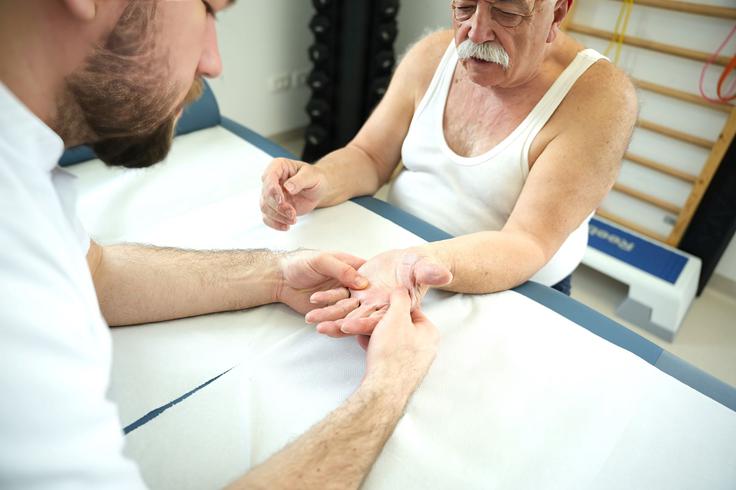
Postavitev diagnoze revmatične bolezni zahteva natančen pristop in sodelovanje specialista – revmatologa. Ker so simptomi pogosto podobni drugim boleznim, je potreben celovit diagnostični postopek, ki običajno vključuje:
- klinični pregled in pogovor z bolnikom,
- laboratorijske teste za vnetne označevalce in protitelesa,
- slikovno diagnostiko (rentgen, MR),
- oceno resnosti bolezni s kliničnimi orodji,
- izključitev drugih možnih vzrokov simptomov.
Zgodnja diagnoza je ključna, saj lahko pravočasno zdravljenje močno izboljša dolgoročni potek bolezni in bolnikovo kakovost življenja. Zdravljenje se nato prilagodi glede na vrsto bolezni in obseg težav ter običajno vključuje kombinacijo zdravil, fizioterapije in sprememb življenjskega sloga.
Zdravljenje revmatičnih bolezni
Zdravljenje revme je vedno prilagojeno posamezniku, glede na vrsto bolezni, njeno stopnjo in vsakodnevne potrebe bolnika. Običajno vključuje kombinacijo zdravil, fizioterapije in sprememb življenjskega sloga.
Zdravila
- Nesteroidna protivnetna zdravila (NSAID) zmanjšujejo vnetje in lajšajo bolečine v sklepih.
- Biološka zdravila delujejo ciljno na imunski sistem in se uporabljajo pri določenih oblikah bolezni, kot je revmatoidni artritis.
- Glukokortikoidi (kortikosteroidi) hitro ublažijo vnetje, vendar se zaradi stranskih učinkov uporabljajo previdno in običajno le kratkoročno.
FizioterapijaPomemben del zdravljenja predstavlja tudi fizioterapija, ki izboljšuje gibljivost sklepov, zmanjšuje bolečine in krepi mišice. Program vaj je vedno individualno prilagojen.
Spremembe življenjskega slogaZdrav življenjski slog mora vključevati uravnoteženo prehrano, redno telesno dejavnost in vzdrževanje primerne telesne teže. Vse to pomembno vpliva na zmanjšanje simptomov. V obdobjih poslabšanja bolezni pa ima ključno vlogo tudi počitek.
Za dolgoročni uspeh je pomembno, da zdravljenje poteka pod nadzorom revmatologa in fizioterapevta ter se redno prilagaja glede na potek bolezni. Tako se doseže boljša obvladljivost simptomov in izboljša kakovost življenja.
Kako fizioterapija pomaga pri revmatičnih boleznih?
Fizioterapija ima ključno vlogo pri zdravljenju in obvladovanju revmatičnih bolezni. Ker te bolezni prizadenejo mišice, sklepe in kosti, je cilj fizioterapevtske obravnave zmanjšanje bolečin, izboljšanje gibljivosti in ohranjanje funkcionalnosti v vsakdanjem življenju.
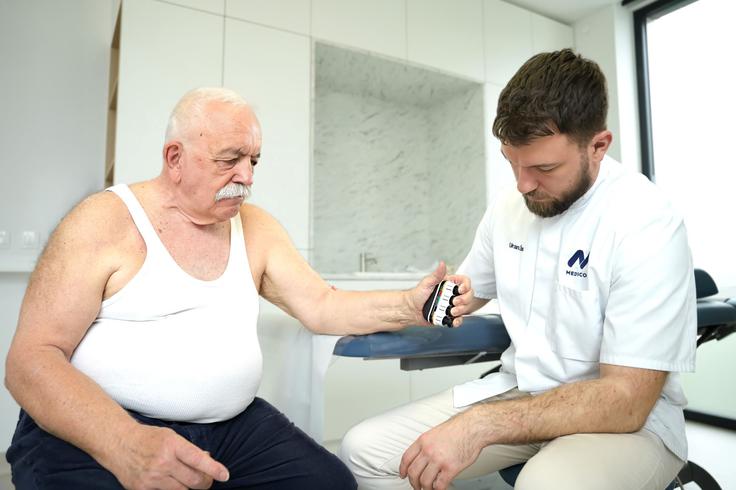
V fizioterapevtski kliniki Medicofit so programi fizioterapije natančno prilagojeni vrsti revmatične bolezni in potrebam posameznika. Vsaka diagnoza ima svoje značilnosti, zato je individualiziran pristop nujen. Proces zdravljenja poteka v štirih fazah:
- Diagnostični pregled,
- Akutna fizioterapija,
- Postakutna kineziologija,
- Preventivna kinezioterapija.
Fizioterapevti v Medicofit uporabljajo vrsto metod, ki so prilagojene posameznikovi diagnozi:
- Terapevtska vadbaS strokovno izbranimi vajami se krepijo mišice, izboljšuje gibljivost sklepov in zmanjšuje bolečina. Vadba je individualno načrtovana, da se prepreči dodatna obremenitev obolelih sklepov.
- Mobilizacija in manipulacija sklepovNežne tehnike pomagajo zmanjšati togost in izboljšati obseg gibanja, zlasti v sklepih, kjer je gibljivost zmanjšana zaradi vnetja ali kroničnih sprememb.
- Napredna instrumentalna terapijaMedicofit v obravnavo vključuje tudi napredno tehnologijo: TECAR Wintecare, Summus laser, 6D Action, ultrazvočno terapijo, udarne valove (ESWT), diamagnetoterapijo Periso ter elektrostimulacijo HiTop. Te naprave spodbujajo regeneracijo, zmanjšujejo vnetje in pospešujejo celjenje tkiv.
Poleg same terapije fizioterapevti in kineziologi v kliniki Medicofit pomagajo pacientom razumeti svojo bolezen in pridobiti znanje, kako obvladovati simptome v vsakodnevnem življenju.
Primer uspešnega fizioterapevtskega zdravljenja revmatoidnega artritisa
43-letna gospa Laura, frizerka z več kot dvajsetletnimi izkušnjami, se je na kliniko Medicofit obrnila zaradi dolgotrajnih bolečin v desnem zapestju in prstih roke. Občasno se je pojavljalo tudi mravljinčenje, predvsem po daljšem delu s frizerskimi pripomočki. Simptomi so se postopoma slabšali. Tako se je postopoma pojavila tudi jutranja togost zapestja ter neprijeten občutek v zapestju in prstih ob koncu delovnega dne.
Ob uvodnem kliničnem pregledu je gospa izpostavila vse večje težave z natančnim obvladovanjem orodij pri striženju las. Pri tem je kot največji problem izpostavila občasno izgubo moči stiska. Specialist fizioterapevt je ugotovil delno omejeno gibljivost zapestja, preobremenitvene spremembe v mišicah podlakti ter znake blage kompresije medianega živca v karpalnem kanalu. Na dan pregleda je bila opazna rahla otečenost prstov. Hkrati je bila prisotna bolečinska razdraženost zapestja. Klinična slika je kazala na prisotnost artritisa s sekundarnimi težavami.
V sklopu celostnega pristopa je bil pripravljen 15-tedenski program fizioterapevtskega zdravljenja, ki je vključeval postopke manualne terapije za izboljšanje gibljivosti in sprostitev preobremenjenih tkiv, instrumentalne metode za zmanjšanje vnetja in omejitev bolečin ter terapevtsko vadbo, ki je bila usmerjena predvsem v izboljšanje medmišične koordinacije in izboljšanje vzdržljivosti mišic podlakti. Prvi znaki izboljšanja so se pokazali že po šestih terapijah. Ob postopnem izboljšanju klinične slike, je vse pomembnejšo vlogo prevzemala kineziološka vadba, usmerjena v napredne vzorce gibanja in sodobne metode krepitve mišic.
Na zadnji obravnavi, tekom katere se je izvedel tudi končni diagnostični pregled, je gospa Laura poročala o občutnem izboljšanju stanja. Bolečina se je močno zmanjšala, moč mišic se je povrnila, prav tako pa je gospa izpostavila večjo natančnost pri delu. Zaradi zadovoljstva z rezultati zdravljenja, se je Laura odločila za vključitev v preventivni program telesne vadbe.
Celosten fizioterapevtski pristop daje dolgoročne rezultate
Fizioterapija pri revmi ni le blaženje bolečine, gre za celostni pristop, usmerjen v obnovo telesne zmogljivosti in preprečevanje napredovanja bolezni. V kliniki Medicofit verjamejo v vodenje posameznika od bolečine do svobodnega gibanja – s strokovno podporo in tehnologijo, ki telesu vrača moč in funkcijo.




















