Torek, 4. 11. 2025, 5.53
2 meseca, 1 teden
Hallux valgus: je operacija res nujno potrebna?

Ste opazili, da vas čevlji, ki so vam bili še nedavno udobni, zdaj tiščijo ob notranjem robu stopala? Se je ob dnu nožnega palca pojavila boleča izboklina, ki rdeči in oteka, palec pa se počasi pomika proti drugim prstom? To so značilni znaki hallux valgusa – deformacije nožnega palca, pri kateri se metatarzofalangealni sklep postopoma spreminja: palec se začne nagibati navzven (stran od vzdolžne osi telesa), ob sklepu pa se oblikuje izboklina z značilno občutljivostjo na dotik.
Hallux valgus ni zgolj estetska sprememba. Gre za biomehansko motnjo, ki vpliva na porazdelitev sil v stopalu, vzorec hoje in celotno telesno držo. Nezdravljena deformacija lahko vodi v bursitis, obrabo hrustanca, omejeno gibljivost in posledične bolečine tudi v kolenu ali ledvenem delu hrbta.
Kljub resnosti stanja pa dobro novico predstavlja dejstvo, da operacija pogosto ni potrebna: v številnih primerih stanje uspešno obvladamo s celostno fizioterapijo in kineziološko rehabilitacijo, ki zmanjšata bolečino, izboljšata gibljivost in stabilizirata sklep.
Vzroki za nastanek hallux valgusa in dejavniki tveganja
Hallux valgus se praviloma ne razvije čez noč, temveč je posledica dolgotrajnega delovanja več med seboj povezanih dejavnikov. Čeprav natančen vzrok še vedno ni povsem razjasnjen, strokovnjaki menijo, da gre za kombinacijo genetskih, biomehanskih in zunanjih vplivov, ki skupaj povzročijo spremembe v stabilnosti in poravnavi stopala.
Pomembno vlogo pri nastanku ima dedna predispozicija – posamezniki, katerih starši ali sorojenci so imeli deformacijo palca, imajo večjo verjetnost, da se bo ta pojavila tudi pri njih. K dednemu dejavniku se pogosto pridružijo še biomehanske nepravilnosti, kot so ploska stopala, visok stopalni lok ali šibkost mišic stopalnega loka, kar spremeni način prenosa teže pri hoji. Ko je stopalo biomehansko nestabilno, se pritisk prerazporedi nepravilno, palec pa se sčasoma začne nagibati proti drugim prstom.
Eden najpogostejših in tudi najvplivnejših zunanjih dejavnikov je neprimerna obutev. Dolgotrajno nošenje tesnih čevljev z ozkim sprednjim delom ali čevljev z visokimi petami povzroča, da so prsti nenehno stisnjeni skupaj, kar poveča obremenitev notranjega roba stopala. Posledično se spremeni položaj metatarzalnih kosti, kar vodi v postopen zdrs in deformacijo sklepa palca. Z leti se pritisk še stopnjuje, mehka tkiva popustijo, vezi postanejo ohlapne in palec se premakne navzven, medtem ko se stopalo širi.

Poleg obutve na razvoj hallux valgusa vplivajo tudi sistemske in nevromišične bolezni, ki oslabijo strukturo sklepov. Med njimi izstopa revmatoidni artritis, ki povzroča ohlapnost vezi in kronično vnetje, ter bolezni, kot sta multipla skleroza in cerebralna paraliza, ki lahko povzročita neravnovesje v mišičnem nadzoru stopala. Zaradi teh sprememb se mišice, ki stabilizirajo palec, ne aktivirajo pravilno, kar dodatno pospeši deformacijo.
Zanimivo je, da hallux valgus veliko pogosteje prizadene ženske – po raziskavah kar 15-krat pogosteje kot moške. Razlogi se skrivajo v kombinaciji anatomskih razlik in hormonskih vplivov (ki povečajo elastičnost vezivnega tkiva) ter predvsem v modnih navadah – nošenje elegantne, a neudobne obutve z visokimi petami še vedno velja za najpogostejši sprožilec.
Povečano tveganje opažamo tudi pri plesalcih, baletkah in plezalcih, kjer dolgotrajna obremenitev sprednjega dela stopala, napetost mišic in ponavljajoči se gibi prstov ustvarjajo popolne pogoje za razvoj deformacije. Sčasoma ti mehanski in anatomski dejavniki skupaj vodijo do porušene biomehanike stopala, izgube stabilnosti in postopnega zdrsa nožnega palca – procesa, ki ga brez ustreznega zdravljenja ni mogoče več spontano zaustaviti.
Značilni simptomi in potek razvoja deformacije
Hallux valgus je stanje, ki se ponavadi razvija počasi in neopazno, zato ga mnogi sprva jemljejo kot nedolžno spremembo, dokler se ne začne kazati v vsakdanjem neudobju. Na začetku se pojavi rahlo nelagodje pri nošenju obutve, zlasti tiste z ozkim sprednjim delom. Po daljši hoji ali stoji se pojavi blaga bolečina na notranji strani palca, ki se sprva umiri po počitku, vendar se sčasoma vrača vedno pogosteje.
Z napredovanjem deformacije postane izboklina ob korenu palca – t. i. bunion – vse izrazitejša in občutljivejša. Palec se začne vidno pomikati proti drugim prstom, kar ne povzroča le spremembe videza, ampak tudi poruši naravno poravnavo stopala. Bolniki opisujejo pekočo ali topo bolečino, ki se okrepi pri hoji, nošenju čevljev ali celo v mirovanju. Značilno je tudi vnetje kože nad izboklino, ki postane rdeča, topla in boleča na dotik, občasno pa se pojavi tudi oteklina.

Ko se sklepni hrustanec začne obrabljati, bolniki včasih zaznajo rahle krepitacije – šumeče ali pokajoče zvoke ob gibanju sklepa. Zaradi spremenjenega pritiska na stopalo se pogosto razvije vnetje burze (burzitis), majhne tekočinske vrečke, ki deluje kot blažilnik trenja med kostmi. Ko se palec začne dotikati sosednjega prsta, se pojavi tudi dodatno draženje kože in mehkih tkiv, kar povzroča žulje in boleče drgnjenje.
Sčasoma deformacija vpliva na celoten način gibanja. Ker notranji del stopala postane občutljiv, posameznik nezavedno prenese težo na zunanji rob stopala, kar vodi do kompenzacijskih gibov in sprememb v biomehaniki hoje. Tako nepravilno obremenjevanje sčasoma povzroča bolečine v gležnju, kolenu ali kolku, saj telo poskuša ohraniti ravnotežje kljub nepravilni postavitvi stopala.
Če se hallux valgus ne zdravi, deformacija napreduje do točke, ko se palec začne prekrivati s sosednjim prstom, kar povzroči trajno spremembo hoje. Bolečina postane stalna, gibljivost sklepa se zmanjša, v hujših primerih pa je hoja boleča tudi v mirovanju. Takrat preprosti vsakodnevni gibi – kot je obuvanje čevljev ali daljši sprehod – postanejo izziv.
Zato je pravočasno ukrepanje ključno. Zgodnje prepoznavanje simptomov in začetek ustrezne fizioterapije lahko zaustavita napredovanje deformacije ter preprečita, da bi težava prešla v kronično fazo.
Kako prepoznati hallux valgus?
Diagnozo hallux valgus postavi specialist na podlagi kliničnega pregleda: ocenijo se gibljivost sklepa, analiza hoje, stopnja deformacije in biomehanika stopala. Poleg vidne poravnave palca strokovnjak preveri mišično moč intrinzičnih mišic, ravnotežje, krvni obtok in senzibilnost kože, saj dolgotrajne obremenitve pogosto vplivajo na mišično aktivacijo in živčno prevodnost v spodnjem udu. Pogosti spremljevalci so oslabela opora stopalnega loka ter povečana napetost mišic meč in goleni.
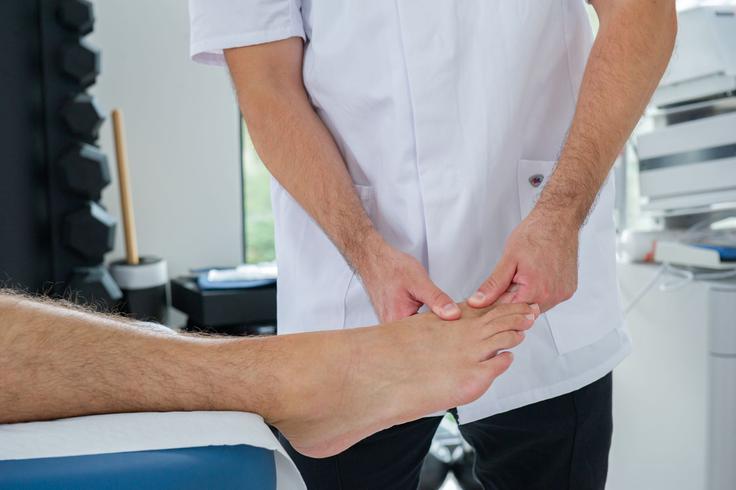
Ocenjujeta se tudi mikrocirkulacija in periferna senzibiliteta (odziv na dotik, temperaturo), kar pomaga prepoznati draženje živcev ali začetne degenerativne spremembe tkiv. Deformacija je patološka, ko odklon nožnega palca preseže 15 stopinj. Meri se obseg gibov v fleksiji in ekstenziji metatarzofalangealnega sklepa. Zmanjšana gibljivost je zanesljiv znak napredovanja in vpliva na prenos teže pri hoji.
Taka diagnostična slika je temelj za individualno zasnovan rehabilitacijski program, prilagojen vzroku, intenziteti simptomov in funkcionalnim omejitvam posameznika.
Prva izbira je konservativno zdravljenje s fizioterapijo
Pri hallux valgusu operacija ni prva izbira. Najboljše rezultate prinaša celostna konservativna obravnava, še posebej, če začnemo v začetni ali srednji fazi.
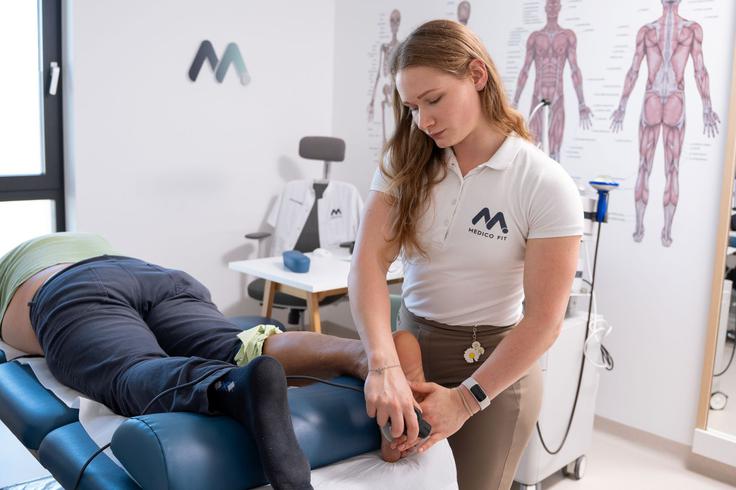
Začetek zdravljenja predstavljajo analiza deformacije in prilagoditev obutve ter učenje pravilnega obremenjevanja stopala, ker napačna razporeditev teže sproža dodatne težave po celotni kinetični verigi (gleženj–koleno–kolk). Cilji začetne faze so lajšanje bolečine, zmanjšanje vnetja in povečanje gibljivosti.
Akutna faza fizioterapevtskega zdravljenja združuje:
- manualno terapijo in sklepno mobilizacijo – za sprostitev tkiv, povečanje gibljivosti in razbremenitev metatarzofalangealnega sklepa;
- terapijo TECAR – globinsko segrevanje, izboljšanje prekrvavitve in presnove tkiv, hitrejše celjenje;
- visokoenergijsko lasersko terapijo – protivnetno delovanje in spodbuditev celične regeneracije;
- elektroterapijo HiTop – vpliv na živčno-mišično aktivacijo, analgezija in ohranjanje mišične moči.
Sočasno fizioterapevt uvede ciljno usmerjene raztezne in ravnotežne vaje, ki zmanjšajo pritisk v sklepu in izboljšajo porazdelitev obremenitve. Pomemben del je edukacija: korekcija hoje in vsakodnevnih navad pogosto že sama po sebi občutno zmanjša simptome.
Kineziološka faza sledi, ko se bolečina umiri. Poudarek je na krepitvi intrinzičnih mišic stopala (npr. abductor hallucis, flexor hallucis brevis) za stabilizacijo palca v pravilnejši legi. Program vključuje tudi proprioceptivne vaje (ravnotežje, zaznava položaja), ki izboljšajo stabilnost, koordinacijo in nadzor gibanja celotnega spodnjega uda.
Celosten pristop zdravljenja ne odpravi le posledice, temveč osnovne vzroke deformacije: izboljšana moč, stabilnost in pravilna porazdelitev sil razbremenijo sklep, bolečina upade, napredovanje pa se upočasni ali ustavi.
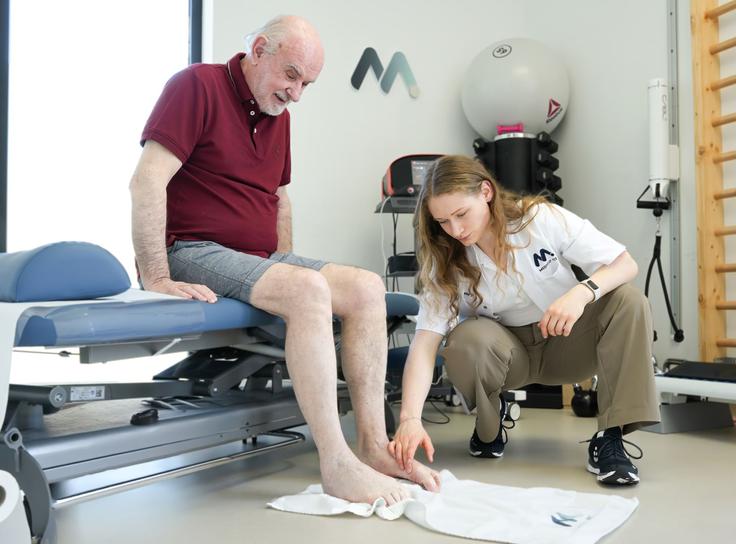
Primer uspešnega fizioterapevtskega zdravljenja hallux valgusa
Oseminšestdesetletni Jože, nekdanji gradbeni inšpektor, je na kliniko Medicofit prišel zaradi kroničnih bolečin v palcu desne noge, ki so se v zadnjem obdobju stopnjevale pri hoji v fazi odriva. Zaradi nelagodja je začel kompenzacijsko obremenjevati zunanji rob stopala, kar je vplivalo na stabilnost gležnja in ravnotežje pri gibanju.
Klinični pregled je pokazal začetno deformacijo palca, zadebelitev metatarzofalangealnega sklepa in izrazito občutljivost ob palpaciji. Gibljivost v smeri fleksije kakor tudi ekstenzije je bila zmanjšana, kar je omejevalo učinkovito obremenitev sprednjega dela stopala. Na podlagi ugotovitev je bil oblikovan 20-tedenski individualiziran program rehabilitacije.
V uvodni fazi je zdravljenje vključevalo kombinacijo naprednih fizikalnih agensov: TECAR terapijo za izboljšanje mikrocirkulacije in pospešitev regeneracije, visokoenergijski Summus laser za zmanjšanje vnetja ter terapijo z udarnimi valovi za stimulacijo obnavljanja prizadetih tkiv.
V osrednjem delu programa so bile pogosteje uporabljene manualne mobilizacijske tehnike metatarzofalangealnega sklepa in sproščanja miofascialnih restrikcij stopalnega loka, kar je izboljšalo gibljivost, elastičnost tkiv in biomehaniko stopala. V nadaljevanju je sledila progresivno zastavljena vadba, usmerjena v aktivacijo kratkih mišic stopala, izboljšanje propriocepcije in korekcijo porazdelitve obremenitev pri hoji.
Po zaključenem programu fizioterapije je Jože poročal o popolni odpravi bolečin, obnovljeni gibljivosti palca in občutno boljšem ravnotežju. Hoja je postala sproščena in stabilna, brez kompenzacij in nelagodja, kar mu je omogočilo povrnitev brezskrbnega gibanja.
Kdaj je operacija res potrebna?
Operacija je rezervirana za najhujše deformacije oz. za primere, ko konservativno zdravljenje ne prinese sprejemljivega olajšanja. Indikacije so vztrajna bolečina, izrazita omejitev gibljivosti in funkcionalni primanjkljaji kljub dosledni rehabilitaciji.
Glede na stopnjo deformacije ortoped izbere bunionektomijo, osteotomijo ali artrodezo. Ne glede na tehniko je fizioterapija ključna: predoperativno za ohranjanje moči in gibljivosti (boljši pooperativni izid) ter pooperativno za zmanjšanje bolečine in otekline, za mobilizacijo brazgotine, vračanje gibljivosti in ponovno učenje pravilne hoje.
V praksi pa se večina pacientov ob pravilno vodenem in strokovno nadzorovanem fizioterapevtskem programu zdravljenja uspešno rehabilitira brez kirurškega posega.
Kako si lahko pomagate sami?

K lajšanju bolečin in preprečevanju napredovanja stanja lahko prispevate tudi sami. Strokovnjaki priporočajo sledeče ukrepe:
- razbremenite stopalo po daljšem dnevu: dvignite noge na vodoravno površino in s tem zmanjšajte pritisk na palec;
- ob bolečini in oteklini uporabite hladne obloge (od deset do 15 minut);
- redno izvajajte raztezne in krepilne vaje za prste in stopalne mišice, saj izboljšajo gibljivost in podporo sklepu;
- po posvetu uporabite opornico ali ortopedske vložke za boljšo porazdelitev obremenitev;
- izbirajte široke, mehke čevlje z nizko peto, ki ne pritiskajo na notranji del palca.
Prognoza in okrevanje
Ob pravočasni diagnostiki in doslednem konservativnem zdravljenju je prognoza zelo dobra. V nekaj tednih redne terapije večina bolnikov poroča o manjši bolečini, manjši oteklini in boljši gibljivosti. V obdobju približno od treh do šestih mesecev se stopalo v veliki meri funkcionalno povrne v skoraj naraven vzorec obremenjevanja, hoja pa postane lahkotna in neboleča.
Rehabilitacija ne pomeni le umiritve simptomov, temveč vnovično vzpostavitev stabilnosti in pravilne biomehanike. V kliniki Medicofit s sistematičnim pristopom ciljno krepijo mišice, ki podpirajo metatarzofalangealni sklep, vplivajo na porazdelitev sil in zmanjšajo tveganje, da bi se palec znova pomaknil navzven. Po uspešni obravnavi je smiselno nadaljevati preventivni kineziološki program, ki ohranja moč intrinzičnih mišic, gibljivost in stabilnost stopala.
Ob ustrezni obutvi, redni vadbi in strokovni podpori se večina posameznikov vrne k popolni funkcionalnosti in brezskrbni hoji – pogosto brez potrebe po operaciji.




